Если беременной приехать не по скорой. Когда беременным нужна экстренная помощь. Во время родов
Кожа является самым большим органом человека. Она защищает нас от воздействия окружающей среды и уберегает органы и ткани от повреждений. Кожа должна быть эластичной и упругой, только в этом случае она будет выполнять свои защитные функции в полном объеме. После родов кожа у молодых мам часто становится сухой и безжизненной. Портится состояние кожных покровов, что ведет не только к потере красоты, но и доставляет массу неудобств и неприятных ощущений. Почему сухая кожа после родов?
Причины изменений
Основной причиной изменений состояния кожных покровов после родов специалисты считают нестабильность гормонального фона. После рождения младенца в организме мам резко снижается выработка гормона эстроген.
Именно этот гормон отвечает за упругость, эластичность и здоровый вид кожного покрова у женщины.
Дополнительной причиной сухости кожных покровов является недостаточный уход за лицом в послеродовом периоде. Многие молодые мамы просто забывают про себя с рождением ребенка. Это можно понять, постоянная усталость, плохое самочувствие и недостаток времени, совсем не способствуют сеансам красоты. Однако нужно просто взять себя в руки и уделить своему здоровью 10 – 15 минут в день.
Также причиной сухой кожи может стать послеродовой авитаминоз. Во время беременности организм женщины отдает весь запас витаминов и микроэлементов растущему малышу. Маме прописывают специальные витаминные комплексы, которые восполняют потерю витаминов. После рождения крохи многие женщины перестают пить эти витамины, что сразу отражается на состоянии кожных покровов. В этом случае нужно понимать, что организм мам во время грудного вскармливания продолжает работать в режиме обеспечения ребенка всем самым ценным. По этой причине витамины из организма матери поступают теперь в молоко и без их достаточного и своевременного восполнения может пострадать не только мама, но и ребенок.
Именно по состоянию кожи можно определить многое о человеке. Именно кожные покровы могут сказать об образе жизни человека, о состоянии его здоровья, и мировоззрении, убеждениях. Женщины относятся к вопросу состояния своих кожных покровов особо тщательно. Наверное, сложно встретить представительницу прекрасного пола, которая бы не мечтала об упругой, идеально гладкой коже, без каких-либо недостатков. Роженицы в данном вопросе не являются исключением.
Только очень часто ради маленького крохи женщины жертвуют своей красивой кожей - что на лице, что на теле. После появления малютки на свет не редко у женщин возникает сухость кожи. Важно знать, какие причины такого состояния и как устранить эту проблему.
После родов кожные покровы становятся сухими по причине изменения гормонального фона. В этот период у рожениц сильно уменьшается производство эстрогена. От количества этого гормона зависит состояние кожных покровов.
Также рассматриваемая проблема может возникнуть по той причине, что женщина не достаточно ухаживает за своим телом. Все молодые матери стараются все свое время уделить малышу, и они в этой суете попросту забывают уделять время себе. В итоге кожа не получают ухода, который после родов должен быть усиленным, и начинает пересыхать.

Если ежедневно вкраивать хотя бы полчаса на применение различных ухаживающих, увлажняющих лосьонов, скрабов, кремов, то состояние кожи сильно улучшиться.
Также одним из факторов, которые способны спровоцировать развитие данной проблемы, есть авитаминоз. Часто после родов он возникает в женском организме. В период вынашивания малыша организм функционирует в усиленном режиме, он обеспечивает ребенка всеми необходимыми полезными элементами, поэтому все самое полезное идет малышу. После появления на свет ребенка ситуация вовсе не меняется.
Молодая мамочка старается ввести в свой рацион продукты с полезными веществами, но все полезные элементы из этих продуктов попадают в молоко. Поэтому если доктор посоветовал принимать специальные препараты, то не стоит отказываться от этого.
Также тело может становится пересушенным от того, что человек не употребляет достаточное количество жидкости. Для женщин, которые лактируют, это более актуально, чем для всех остальных. Чтобы поддерживать оптимальный водный баланс нужно выпивать в день минимум 2л жидкости. Это может быть простая вода без газов, домашний кисели, морсы, компоты.
После родов женщины хотят вернуть своему телу былые формы, а коже, прежний внешний вид и состояние. Чтобы снова начать гордиться своей внешностью надобно придерживаться некоторых не сложных правил. Молодой мамочке нужно ежедневно выполнять эти правила, потому что желаемых результатов можно достигнуть только так.

Первым делом, должное внимание следует уделять отдыху. Хотя бы несколько раз в неделю нужно высыпаться. Конечно же, у женщин после появления ребенка становится мало времени, и им трудно выполнять данное правило. Но схитрить с собственным организмом нельзя, и усталость сполна в итоге возьмет свое, если не обеспечить себя качественным сном. Итак, недостаток сна провоцирует не только обезвоживание кожных покровов, а и более сложные проблемы.
Чтобы восполнить запас витаминных компонентов и микроэлементов важно обеспечить рациональное, правильное питание. Женщина, которая кормит малютку грудью, должна есть большое количество свежих овощей, также ей рекомендованы морепродукты, рыба, сыр, кисломолочные продукты.

Но в данном случае нужно брать во внимание факт грудного кормления, потому что на некоторые продукты ребенок может реагировать аллергией. Правильно подобранное меню - это залог не только красивой и здоровой кожи, а и здоровья ребеночка.
Чтобы эпидермис восстановился нужно как можно чаще бывать на свежем воздухе. Если вы будете часто прогуливаться, то улучшить состояние не только кожных покровов, это также поможет быстрее похудеть. Такие прогулки также полезны и для ребенка - вы сможете совместить полезное с приятным.
Запрещается пренебрегать приемом комплексных витаминов для лактирующих матерей. Из состав подобран таким образом, чтобы поддерживать организм в такой не простой период. При употреблении таких средство можно восполнить недостающие минеральные вещества.
Чтобы кожа на лице выглядела ухоженной, увлажненной, свежей и красивой, важно за ней тщательно ухаживать. Каждый день следует выполнять нужные процедуры. Если дерма сильно сухая, то нужно ее питать и увлажнять. Одного крема будет недостаточно.
Чтобы вернуть коде красоту нужно правильно ее очищать. Несколько раз в неделю нужно использовать пилинги или скрабы. Также отлично увлажняют кожу маски, которые можно приготовить из домашних продуктов. Отличный продукт для приготовления увлажняющей маски - это свежий огурец. Натрите на мелкой терке этот овощ и нанесите кашицу на лицо. Через 20 минут умойтесь простой водой. Для улучшения эффекта можно умываться отваром ромашки или череды.

Также старайтесь минимально пользоваться декоративной косметикой. Она сильно закупоривает поры, мешает коже дышать, пересушивает е, провоцирует появление прыщиков. Что касается средств, которые ухаживают за кожей тела, то выбирайте такие, которые изготовлены из натуральных ингредиентов. Так вы сможете свести к минимуму риск проявления аллергии.

Каждая женщина детородного возраста обязательно мечтает о материнстве, а, когда наступает такой период в ее жизни, то счастью и радости просто нет предела. Однако есть то, что может заметно угасить столь позитивный настрой.
После родов в жизни женщины начинается этап неожиданных перемен, к которому она явно не была готова. Отвисший живот, сухая кожа, секущиеся концы волос, ломкие ногти и больные зубы - как правило, именно эти аномалии не только портят настроение и омрачают радость материнства, но и могут спровоцировать приход послеродовой депрессии.
Проблемы со здоровьем и внешностью могут быть самые разнообразные, однако что делать, если сохнет кожа после родов, а чувство стянутости и вовсе не дает покоя? Прежде всего, важно понять, в чем причина данной аномалии? Как известно, еще в период беременности в женском организме наблюдается острый дефицит половых женских гормонов, за то прогестерон преобладает в избытке. Вот такой дисбаланс и приводит к ухудшению работы сальных желез, как результат, кожа начинает заметно пересыхать, а в отдельных случаях даже трескаться.
Как правило, в таких ситуациях страдают области живота, шеи, локтей и лица. Именно поэтому так важно данной проблеме уделить особое внимание, а решить ее по средствам современной косметологии и альтернативной медицины. Также не забывать о полноценном сне, правильном питании и регулярном уходе, ведь такой комплексный подход позволит пересушенным кожным покровам вернуть былую свежесть и эластичность.
Если преобладает сухая кожа после родов, самое время обратиться к помощи проверенных средств народной косметологии, которая представляет огромное количество рецептов масок. Выполнять их рекомендуется не чаще двух раз в неделю, а смывать исключительно теплой водой.
Рецепт первый. Столовую ложку домашнего творога перетереть с чайной ложкой свежего сока петрушки, а после в смесь слить десертную ложку льняного масла и несколько капель рыбьего жира. Довести смесь до однородного состояния, а после равномерно распределить по поверхности лица, избегая попадания на губы и глаза. Спустя четверть часа тщательно умыться, а после дополнительно увлажнить питательным кремом нежную кожу.
Рецепт второй. "Щепотку" меда перетереть в яичным желтком, после чего в состав влить столовую ложку лимонного концентрата и несколько капель масла оливкового. В уже однородную смесь всыпать чайную ложку овсяной муки, а после ее растворения ровным слоем нанести на кожу лица. Умыться теплой водой только через четверть часа, после чего обильно смазать кожные покровы питательным кремом.
Рецепт третий. Сухость кожи после родов можно устранить при помощи защитного крема, который также легко изготовить и дома. Для этого требуется окись цинка в количестве 3 г, растительное масло в количестве 5 г, хинин в количестве 2 г, а также 15 г вазелина. Все эти ингредиенты перемешать, а однородную смесь хранить в холодильнике, регулярно втирая небольшими порциями в верхний слой эпидермиса.
Однако уход за кожей после родов должен быть комплексным, поэтому также требуется регулярное применение увлажняющей косметики для сухой кожи. Такие крема использовать регулярно, не только увлажняя пересушенные кожные покровы, но и насыщая их полезными витаминами и микроэлементами. Кстати, также показано употреблять витаминно-минеральные комплексы, позволяющие в кратчайшие сроки вернуть коже прежнее здоровье, эластичность и ухоженный внешний вид. Определиться с медицинским препаратом также поможет специалист.
Правильное питание также имеет огромное значение для нормального состояния кожи, именно поэтому так важно исключить из своего повседневного меню остроты, копчености, соления и специи, поскольку как раз эти ингредиенты и препятствуют нормальной работе сальных желез. Кстати, массаж лица также улучшает кровоток и работу желез.
В любом случае, не стоит запускать проблему, считая, что со временем она самостоятельно исчезнет. Это не так. поскольку отсутствие своевременных мер может красивую девушку очень быстро превратить в старушку.
Во время беременности многие мамочки переносят болезни, которые проходят при повышенной температуре тела. Беременных чаще всего не волнует по какой причине возникло повышение температуры, главное насколько опасна высокая температура для них и малышей.
Почему повышается температура во время беременности?
Температура 36,6 С необходима для поддержания нормального протекания всех процессов в организме. Происходит обеспечение равновесия между теплопродукцией и теплоотдачей. Центр, отвечающий за терморегуляции, находится в гипоталамусе. В организме могут вырабатываться активные вещества - пирогенны, которые воздействуют на центр терморегуляции, вызывая повышение температуры тела (гипертермия).
Гипертермия - защитный механизм для борьбы с инфекциями, так как при повышенной температуре тела происходит повышение скорости биохимических реакций в организме, происходит ускорение выведения вредных агентов, повышается потоотделение, чаще происходит мочеиспускание, иммунная система вырабатывает защитные антитела. При этом повышение температуры тела беременной создает среду для гибели микробных тел.
Во время беременности происходит значительное повышение уровня гормона прогестерона, который, с одной стороны, является эндогенным пирогенном, с другой оказывает существенное влияние на благоприятное течение беременности. Беременные отмечают повышение температуры тела без каких-либо патологических симптомов. Повышение температуры тела до 37,4 С в первом триместре беременности является вариантом нормы. Во втором и третьем триместре температура должна быть меньше 37 С.
Чем опасна повышенная температура во время беременности?
Температурная реакция - защитная реакция организма матери, однако гипертермия во время беременности может оказать неблагоприятное воздействие на развивающийся плод. Нужно учитывать уровень температуры тела, длительность повышенной температуры, причину по- которой произошел подъем температуры тела. Повышение температуры до 38 С не оказывает риска для дальнейшего течения беременности. Если температура выше 38 С в течение 2-3 дней и более, то это опасно, особенно на ранних сроках беременности, так как идет процесс закладки всех органов и систем будущего ребенка.
Высокая температура вызывает нарушение синтеза белка, может привести к возникновению тромбов и закупорке тромбами сосудов плаценты, что приведет к гибели ребенка или же приведет к формированию пороков развития центральной нервной системы ребенка. Воздействие гипертермии в первые 4 недели беременности может вызвать нарушение формирования головного мозга ребенка, в 4-7 недель другие разнообразные пороки развития - расщепление верхней губы и неба, пороки развития челюсти, пороки развития глазных яблок.
Гипертермия также увеличивает сократимость мышц матки, что приведет к прерыванию беременности на раннем сроке. Во время беременности иммунитет ослаблен и беременная может легко заразиться инфекционными заболеваниями. Пониженный иммунитет нужен для успешного вынашивания беременности, плодовое яйцо лишь на 50% несет родную генетическую информацию, другая половина достается от отца. Чтобы не произошло отторжение плодового яйца, иммунитет подавляется организмом.
Заболевания и повышенная температура во время беременности
Грипп и ОРВИ.
У беременных высок риск заболеть вирусной инфекцией, особенно в период эпидемий. Проявление гриппа во время беременности не отличается от обычного: температура до 39-40 С, симптомы интоксикации - слабость, апатия, головная боль, ломота в мышцах, сонливость. Интоксикация проходит на 2-3 день, появляется насморк, боль в горле, сухой кашель.
 На фоне гриппа и ОРВИ могут развиться пневмония, воспаление среднего уха, гортани, трахеи, что значительно утяжеляет состояние беременной. Вирусная инфекция может дать осложнение в виде гипоксии для плода, может произойти внутриутробное инфицирование плода, произойти формирование пороков развития, прерывание беременности.
На фоне гриппа и ОРВИ могут развиться пневмония, воспаление среднего уха, гортани, трахеи, что значительно утяжеляет состояние беременной. Вирусная инфекция может дать осложнение в виде гипоксии для плода, может произойти внутриутробное инфицирование плода, произойти формирование пороков развития, прерывание беременности.
Вызывать «скорую помощь» нужно только если на фоне клинических проявлений гриппа, появляется затрудненность дыхания, происходит усиление кашля, появляется головокружение, рвота.
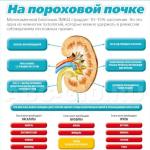
Пиелонефрит. Пиелонефрит - заболевание почек, оно может возникнуть на фоне беременности. Из-за затруднения оттока мочи из почек за счет сдавления; происходит увеличение тонуса мочевыводящих путей, может развиться пиелонефрит. Моча при нарушенном оттоке является хорошей питательной средой для патогенных микробов.
При пиелонефрите происходит повышение температуры тела, озноб, интоксикация, которая сопровождается слабостью, головной болью, ломотой во всем теле.
Также могут быть боли в поясничной области, в области бедра, паха, мочеиспускание болезненно, регистрируется появление крови в моче. Признаки поражения почек при беременности могут быть слабо выражены, что затрудняет диагностику. Пиелонефрит является причиной поздних гестозов, может быть причиной прерывания беременности. Пиелонефрит оказывает отрицательное воздействие на состояние плода - втрутриутробное инфицирование, плацентарная недостаточная, внутриутробная гипоксия, задержка развития плода.
Повышенная температура во время беременности - экстренные ситуации
При экстренных ситуациях нужно по меньшей мере в течении суток обратиться к врачу-акушеру или терапевту.
Вызывать скорую помощь нужно: подъем температуры выше 38 С, сопровождается ознобом; появление резких болей по ходу мочеточника, сопровождающиеся тошнотой и рвотой; чередование резких повышений температуры.
Повышенная температура во время беременности - как снизить?
Прежде, чем снижать повышенную температуру во время беременности, нужно установить заболевание, которое является первопричиной повышенной температуры. Снижать температуру нужно только если она поднимается выше 38 С.
 Самолечением заниматься нельзя, для назначения лечения нужно обратиться к врачу, использовать при возможности не медикаментозные средства (пить больше жидкости в виде горячих морсов с ягодами, молоко с медом, куриный бульон); наиболее безопасным для снижения температуры во время беременности является ПАРАЦЕТАМОЛ. Его нельзя принимать более 1 таблетки и чаще 4 раз в сутки, без перерыва между приемами (перерыв в 4 часа). Длительное употребление парацетамола приводит к анемии, возникает опасность кровотечения и др.; аспирин применять нельзя, особенно в первом триместре беременности, так как он может быть причиной пороков развития плода.
Самолечением заниматься нельзя, для назначения лечения нужно обратиться к врачу, использовать при возможности не медикаментозные средства (пить больше жидкости в виде горячих морсов с ягодами, молоко с медом, куриный бульон); наиболее безопасным для снижения температуры во время беременности является ПАРАЦЕТАМОЛ. Его нельзя принимать более 1 таблетки и чаще 4 раз в сутки, без перерыва между приемами (перерыв в 4 часа). Длительное употребление парацетамола приводит к анемии, возникает опасность кровотечения и др.; аспирин применять нельзя, особенно в первом триместре беременности, так как он может быть причиной пороков развития плода.
Повышенная температура во время беременности - признак заболевания, которое и нужно лечить, сбивать температуру следует, если она выше 38 С, в первом триместре температура 37,4 С является нормой.
Беременность – это время волнений, тревог и радостного ожидания, и великолепно, если ваша беременность пройдет без единой жалобы на здоровье. Но так бывает далеко не у всех женщин, так как мало кто из нас с вами может сегодня похвастать идеальным здоровьем – как общим, так и репродуктивным, у многих за плечами выкидыши, аборты, бесплодие, воспаление придатков и многие другие сложности в здоровье. И если наступило долгожданное зачатие и беременность, то любой тревожный симптом может вас обеспокоить, а сильная боль, появление крови на белье или другие опасные симптомы – могут быть поводом для того, чтобы вызывать скорую помощь. Когда же в ситуациях нездоровья у беременной можно побыть дома и полежать в постели, обратившись к участковому врачу-гинекологу или терапевту, а когда нужно срочно звонить в «скорую помощь» и немедленно вызывать врачей и госпитализироваться? Если это ваша первая беременность – эти вопросы могут быть крайне актуальными, да и женщинам, у которых малыш не первый также нужно знать – какие проблемы в здоровье требуют немедленного вмешательства медиков.
Когда нужно вызывать "Скорую помощь"?
Поводом для вызова скорой помощи могут быть разные проблемы в здоровье, это различного рода акушерские патологии, которые могут угрожать нормальному течению беременности, и требующие стационарного лечения. Но не всегда проблемы беременности могут быть связаны с акушерскими проблемами – это могут быть и острые хирургические патологии, по типу «острого живота», аппендицита или других процессов. Также это могут быть обострения хронической патологии, имевшейся у женщины до наступления беременности и могущей повлиять на ребенка и на дальнейшее развитие беременности. Кроме этого, в "Скорую помощь" стоит звонить в случае любых серьезных симптомов, которые возникают при беременности и нарушают самочувствие будущей мамы, но перечисленная выше патология бывает наиболее часто, и женщины во многих случаях просто не знают, как правильно себя вести – ждать улучшения состояния дома или обратиться к врачу, либо вызвать врачей скорой помощи и отправиться в больницу.
Экстренная акушерская патология.
При беременности могут возникать особые экстренные состояния, которые угрожают жизни и здоровью будущего малыша и зачастую и самой матери. Особенно опасными при беременности становятся акушерские кровотечения- это выделение крови из половой щели во время любого срока беременности, во время самих родов или же после них. Выделении крови может быть разной интенсивности – от незначительных, кровянистых и мажущих, до обильного кровотечения со сгустками или алой кровью. Кроме кровотечения могут в разные сроки беременности присутствовать и другие опасные симптомы – боли в области поясницы, малого таза, животе, слабость с головокружениями, проблемы с движениями плода.
Почему же могут возникать кровотечения из половых путей на протяжении беременности? Причин тому может быть несколько – прежде всего, это начало самопроизвольного аборта или выкидыша, это происходит в сроки, когда плод еще не может быть жизнеспособен вне утробы матери, примерно до 22 - 24 недель беременности. При этом будут проявляться типичные жалобы со стороны женщины – возникновение болей внизу живота. Порой даже очень сильных, схваткообразного характера, появление на фоне болей сначала необильных мажущих выделений, а затем все нарастающих кровотечений. Кроме того, повышается резко тонус матки, что приводит к отторжению плода. В таких случаях необходим вызов скорой помощи и до ее приезда нужно успокоиться, лечь в кровать и принять спазмолитик – "Папаверин" или "Но-шпу", две свечи или две таблетки.
Другой причиной кровотечений может стать предлежание плаценты – это когда плацента вопреки нормальному положению, крепится в области шейки матки, перекрывая собой выход из полости матки. Предлежание плаценты часто дает симптомы кровотечения, причем они могут быть частыми, повторяющимися и достаточно обильными и опасными. Как таковых, других субъективных симптомов при предлежании плаценты может и не быть. Основными жалобами женщин с предлежанием плаценты будут кровянистые выделения, возникающие внезапно, без болей и спазмов, они могут возникать и на какое-то время прекращаться, но затем снова возникают разной силы и длительности.
При возникновении любого кровотечения самыми правильными действиями будет вызов "Скорой помощи" и немедленная госпитализация. До приезда врачей необходимо принять удобное и горизонтальное положение постели, успокоиться, подложить под область таза подушку, чтобы ноги и попа находились на возвышении.
Также может возникать еще и преждевременное отслоение при нормально расположенной плаценте. Это слишком раннее, до рождения малыша отслоение плаценты в силу разных обстоятельств. Состояние это очень опасное, особенно если отслаивается более чем четверть площади плаценты – это может быстро нарушить самочувствие малыша и состояние матери. К основным жалобам матери в таких случаях относят боли в области низа живота во второй половине беременности, либо
во время первого периода родов. Также возникает гипертонус и сильное напряжение матки, головокружения и сильная слабость, кровотечение из половых путей.
Прежде всего, при выявлении похожих симптомов нужно позвонить в "Скорую помощь", а вплоть до ее приезда немедленно лечь в постель, успокоиться, перевернуться на левый бок, помочившись положить на область низа живота пузырь со льдом, не кушать и не пить, так как в стационаре скорее сего будет необходимость в экстренной хирургической операции. Для операции нужен наркоз и будет лучше, ели желудок будет пустым.
При острой боли в животе при беременности или кровотечении из области половой щели необходимо лежать, это показание для немедленной госпитализации в акушерское отделение больницы, ни в коем случае нельзя от нее отказываться. При сильном кровотечении речь идет о минутах, поэтому везут женщину в ближайшее отделение или роддом и только в лежачем положении на носилках. Самим по пробкам ехать не стоит, тем более за рулем. Срочно передают беременную бригаде дежурных врачей и назначают немедленный осмотр и операцию, если это необходимо.
Если возникает мазня?
При кровотечении женщины обычно тревожатся больше, чем при проявлении кровянистых выделений необильного характера. Если же на белье появляются небольшие выделения, женщины относятся к ним более спокойно. В третьем триместре подобные явления могут быть при размягчении шейки матки и не всегда опасны, но вот насколько все серьезно в вашем случае, может решить только врач. Такие выделения в любом случае должны стать поводом для обращения к врачу и обследования. Можно обратиться в женскую консультацию самостоятельно или прийти в приемное отделение любого родильного дома, а можно позвонить и в "Скорую помощь", особенно если до родов еще достаточно длительное время впереди. До приезда скорой нужно успокоиться и лечь в постель, положив лед на низ живота и приняв положение "на левом боку".
Если возникает боль.
Во время беременности женщину могут периодически беспокоить боли в разных областях живота и спины. В первые двадцать недель боли могут возникать кратковременного ноющего или колющего характера внизу живота и в области поясницы, что объясняют активным ростом матки и растяжением связок, а также могут возникать боли в животе из-за газов кишечника или запоров, которые возникают по причине ослабления тонуса кишечной стенки. Все эти изменения связаны с гормональными перестройками. Они несильные и не представляют угрозы для здоровья. Сложнее обстоит дело с болями, возникающими как симптом угрозы выкидыша в ранние сроки – они могут быть ноющего характера, как перед менструациями, отдают в крестцовую область и могут сопровождаться мазней или признаками кровотечения.
Во второй половине беременности могут возникать боли из-за увеличения нагрузки на спинные мышцы, стопы или поясницу. Но, появление боли в области низа живота, в пояснице или повышение тонуса матки с проявлением боли может говорить о начале родовой деятельности и угрозе преждевременных родов. Если боли несильные – стоит поговорить с врачом женской консультации. Если же боли интенсивные, появляется кровь на белье, немедленно вызывайте "Скорую помощь" и ложитесь в постель, примите спазмолитики и настойку пустырника или валерианки.
Ни в коем случае не стоит принимать никаких кровоостанавливающих препаратов, обезболивающих по типу "Анальгина", "Баралгина", кроме "Папаверина" в свечах или "Но-шпы". Не стоит при появлении сильной боли самостоятельно отправляться к врачу или лежать дома и терпеть – так вы можете потерять драгоценные минуты времени. Если у вас есть телефон врача, до приезда "Скорой" позвоните ему и опишите симптомы, выслушайте его советы. Но не стоит лезть за советом в интернет и также терять время. Завтра мы продолжим разговор об экстренных состояниях при беременности.