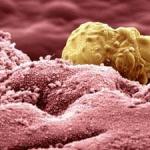
Изуродованная кислотой модель показала, как скрыть страшные дефекты кожи с помощью макияжа. Что мамочка Янина узнала во время осмотра
Различные кожные образования как пятна от портвейна, пигмент, шрамы или следы от угрей создают большой дискомфорт. Как вылечиться от дерматологических болезней, которые раньше считались неизлечимыми, в открытой беседе рассказала дерматолог Линда Каптейне, а помогала ей мама Янина вместе с маленьким Эрнестом.
Актуальна ли проблема кожных заболеваний у детей?
Дерматологические заболевания всегда волнуют людей, особенно, если говорим о родителях, которые волнуются о кожных проблемах у своих детей. В нашу клинику приходят пациенты с разными кожными заболеваниями, у детей это чаще аллергический дерматит, контактный дерматит и у нас его можно диагностировать, и проводить терапию. Также у нас доступна лазерная аппаратура.
Дерматологу необходима диагностирующая аппаратура
В правой руке дерматолога дерматоскоп, который есть у всех кожных врачей в кармане. С помощью специального увеличительного стекла и специального света можно рассмотреть любые кожные образования: родинки, бородавки, сосудистые образования и вместе с этим поставить диагноз. Процедура безболезненная, её проводят практически бесконтактно.
Вторая диагностическая технология - сиаскоп. Сиаскоп определяет дерматоскопическую картину образования. С помощью этого аппарата можно определить пигментацию кожи как на верхних слоях кожи, так и глубоких - структуру сосудов.
Что заставило мамочку Янину волноваться?
"У малыша в двухнедельном возрасте появилась гемангиома. Вначале это выглядело как потёртость, а с двух месяцев она начала увеличиваться. Были у семейного врача, который послал нас к хирургу на консультацию. Гемангиома - это доброкачественное сосудистое образование, чтобы её уменьшить нам выписали специальную мазь.
И у второго ребёнка была такая, и хороший сценарий в том, что она сама рассосалась", рассказывает мама.
В случае гемангиомы обычно советуют такие мази, которые содержат сердечные препараты, т.к. они позволяют заживать на 60%, быстрее, но есть случаи, когда нужно лекарства пить.
Что мамочка Янина узнала во время осмотра?
В случае Эрнеста мы видели гемангиому мелких капилляров, меланина тут практически нет, но есть случаи, когда они есть. Эта гемангиома хорошо снабжается кровью, коллагеновые структуры минимальны, скорее всего эта гемангиома рассосётся. В мире ещё проходят исследования, отчего они появляются, но в случае Янины, гемангиомы считают врождёнными, и должно быть, что после использования мази она пройдёт.
Гемангиомы, пятна портвейна - нужно ли лечить?
Сосудистые гемангиомы и пятна портвейна можно лечить и нужно это делать. Пятна портвейна уже больший косметический дефект, т.к. нередко он бывает на пол лица - розового, светлорозового, тёмно розового цвета. Капиллярные мальформации портвейных пятен живут своей жизнью, они могут врастать в глубокие ткани. Сосудистые образования являются мультидисциплинарной проблемой, т.к. их лечат разные врачи, и хирурги, и дерматологи. Дерматологи способны закрыть кровеносные сосуды именно в коже, улучшая внешний вид. Если пятна не лечить, могут появиться рубцы. Портвейные пятна в самом начале можно лечить лазерными процедурами и можно их закрыть полностью, кожа очищается, становится белой, равномерной. Конечно, приходят и подростки, у которых не было возможности лечиться в детстве именно из-за технологий, но тогда возможно избавить от них только до 80%.
Если гемангиомы находятся на важных, функциональных структурах, то тоже нужно лечить лазерными процедурами. В 50% случаев гемангиомы рассасываются до 5 лет, 70% до 7 лет, в 99% до 9 лет.
Есть ли какие-то признаки, по которым родители могли бы определить, злокачественное или доброкачественное родимое пятно?
Семейные врачи высокообразованы и они определённо могут посоветовать ребёнку всё самое лучшее, а с сосудистыми образованиями нужно обращаться к хирургу. Если есть врождённые родимые пятна, но тут необходим другой подход, всё зависит от того, какого вида это родимое пятно, особенно важно обращать внимание на большие родимые пятна. Чем меньше родимое пятно, тем лучше исход и большая вероятность, что она будет доброкачественной. Чаще всего, советуют составлять карту родимых пятен - в электронной дермоскопии. А значит, есть возможность с ростом ребёнка контролировать, наблюдать за изменениями, изучая, есть ли плохие признаки. Злокачественных наростов в мире не много. Но нужно проверять - у дерматолога или онколога. У маленьких детей злокачественные образования бывают реже. Здесь нужно упомянуть ультрафиолетовое излучение, его влияние, темнокожим людям легче получить различные пигментные образования. Детей мы бережём - защитными кремами, солнечными очками, шапками, а вырастая до подросткового возраста, он начинает беречь себя сам. Он может захочет отправиться в солярий, но там, к сожалению, нет ничего хорошего.
В каких случаях родимые пятна нужно убирать и в какой возрасте. Болезненно ли это?.
Есть различные вирусные образования, которые быстро распространяются. Например, в развитых странах меньше инфекционных вирусов, которые портят кожу. Бородавки, которые определённо нужно лечить, моллюски - точно также. Любое новообразование на коже ребёнка определённо нужно показывать врачу.
Когда-то процедура была очень болезненной, и ребёнка во время неё нужно было усыплять с помощью анестезии. Сейчас есть возможность использовать веселящий газ, который ребёнок вдыхает, блокируются центральные нервные импульсы на боль, процедуру можем проводить спокойно, безболезненно. Как только перестаём вдыхать газ, импульсы восстанавливаются. Ребёнок не спит и может отправляться по своим делам.
Косметологический лазер Vbeam ™ Perfecta предназначенный для не инвазивной сосудистой хирургии - самый эффективный в случае с портвейными пятнами и гемангиомами, им успешно можно лечить сыпь акне, бородавки, расширенные сосуды, проблемы с венами. Широкое применение и отличная эффективность.
В 1879 г. W.A.Sturge сообщил о 6-лстней девочке с буфтальмом, гемипарезом и ангиомой кожи лица, вовлекавшей также слизистые оболочки губ, десен, неба, глотки и небного язычка. F.P.Weber (1922) при рентгенологическом обследовании пациента с ангиомой кожи лица и гемиплегией выявил у него интракраниальные кальцификаты. Синдром Штурге - Вебера - Краббе включает следующие клинические признаки:

Эпидемиология и генетические исследования. Заболевание, как правило, спорадическое. Известны казуистические случаи развития болезни у нескольких членов одной семьи. Объяснить механизм наследования с помощью законов Менделя не удается.
Офтальмологические проявления. Изменения глаз очень разнообразны, степень их выраженности значительно варьирует. Они включают ангиоматоз век, проминируюшие извитые конъюнктивальные и эписклеральные сосудистые сплетения, ипсилатеральную гетерохромию радужки, хороидальнуто гемангиому и глаукому.
Хороидальная ангиома наблюдается приблизительно у 40 % больных с синдромом Штурге - Вебера - Краббе. У некоторых из них хороидальная ангиома может быть локальной (ограниченной), представляя собой красно-оранжевое новообразование в заднем поле. У большинства больных отмечаютдиффузную ангиому хороидеи, распространяющуюся на все отделы сосудистой оболочки глаза, обусловливая офтальмоскопический феномен, называемый рефлексом «томатного кетчупа» (рис. 11.14).

Диффузная ангиома хороидеи чаще бывает врожденной и некоторое время развивается бессимптомно. Как правило, поражаются оба глаза. Обычно зрительные расстройства появляются в возрасте 6-12 лет. У детей с диффузной хороидальной ангиомой обычно отмечают гиперметропию, которая может постепенно увеличиваться.
При офтальмоскопии в этих случаях выявляют кистозную макулопатию, диффузные отложения твердого экссудата в заднем полюсе (см. рис. 11.14), извитость сосудов сетчатки, множественные артериовенозные коммуникации, гиперплазию пигментного эпителия сетчатки. Часто развивается экссудативная отслойка сетчатки (рис. 11.15). При эхографии у детей с диффузной ангиомой хороидеи фиксируют значительное утолщение сосудистой оболочки, преимущественно в заднем полюсе (см. рис. 11.15).

Глаукома развивается у 33 % больных с синдромом Штурге - Вебера. Неблагоприятным по простичсеким симптомом в развитии глаукомы у этих больных традиционно считают распространение ангиомы кожи лица на верхнее веко. Между тем R.F. Stevenson и J.D. Morin,| (1975) отметили, что у пациентов с невусом нижнего века глаукома развивается столь же часто, как и при поражении верхнего века. У некоторых больных с гемангиомой сосудистой оболочки при синдроме Штурге - Вебера развитие глаукомы может быть связано с гиперемией цилиарного тела, обусловливающей гиперсекрецию внутриглазной жидкости. Другими причинами развития глаукомы при синдроме Штурге - Вебера являются аномалии развития трабекулярной сети и артериовенозные коммуникации угла передней камеры, приводящие к нарушению оттока внутриглазной жидкости.
Системные проявления. Врожденная ангиома кожи лица («пламевидный нсвус», или «пятно портвейна») наблюдается почти у всех пациентов с болезнью Штурге - Вебера (см. рис. 11.13). Ангиома обычно располагается по ходу ветвей тройничного нерва, но иногда распространяется и на шейные сегменты.
Фокальные или генерализованные моторные пароксизмы наблюдаются у 80 % больных с синдромом Штурге - Вебера - Краббе. У некоторых возможно отставание в психическом развитии. Эти нарушения обусловлены замедлением скорости кровотока в пораженной мягкой мозговой оболочке, что приводит к аноксии подлежащего участка коры мозга. Сосудистые мальформации в затылочных долях могут вызывать темианоптические дефекты в поле зрения.
Типичный для ангиоматоза головного мозга радиологический признак - наличие кальцификатов в лептоменингеальном пространстве, локализующихся преимущественно в теменнозатылочной области (рис. 11.16).

Офтальмологическая реабилитация. При лечении больных с синдромом Штурге - Вебера - Краббе и глаукомой используют как медикаментозный, так и хирургический методы. Частым интраоперационным осложне¬нием фистулизирующих вмешательств у пациентов с синдромом Штурге - Вебера - Краббе является массивная хороидальная эффузия.
При локальных (ограниченных) ангномах хороидеи применяют лазерную коагуляцию и криотерапию, но, к сожалению, эти методы являются паллиативными, позволяя лишь на некоторое время замедлить прогрессирование болезни. Тем не менее в ряде случаев использование лазерной коагуляции дает возможность достаточно долго контролировать аккумуляцию субретинальной жидкости и сдерживать развитие экссудативной отслойки сетчатки, сохраняя у больных предметное зрение.
Лазерная коагуляция показана больным с ограниченной ангиомой хороидеи экстрафовеальной локализации, которая в некоторых случаях может сочетаться с экссудативной отслойкой сетчатки, распространяющейся на фовеа. До лазерной коагуляции для точного определения границ ангиомы необходимо проведение ФАГ. Для коагуляции ограниченных ангиом хороидеи обычно применяют аргоновый зеленый, неодим:ИАГ зеленый или диодный лазеры. Параметры коагуляции: экспозиция 0,1-1,0 с, диаметр пятна 200-50 0 мкм, мощность 200-800 мкВ. Параметры лазерной коагуляции подбирают таким образом, чтобы получить коагуляты II-III степени (белый очаг с четкими или резко черными границами). Коагуляцию сетчатки проводят непосредственно над ангиомой, при этом расстояние между соседними коагулятами не превышает их диаметр. После лазерной коагуляции в течение 1-2 нед происходит полная или частичная резорбция субретинальной жидкости и прилегание отслоенной сетчатки.
RAnand и соавт. применили ксеноновую или лазерную коагуляцию у 71 пациента (71 глаз) с ограниченной альной глаукомой. У 55 (78 % ) больных хороидальная ангиома сочеталась с экссудативной отслойкой сетчатки. После первого курса лечения полная резорбция субретинальной жидкости была достигнута в 79 % случаев. Тем не менее у 40 % пациентов была отмечена реаккумуляция субретинальной жидкости, что потребовало проведения дополнительной коагуляции, в результате которой авторам во всех случаях удалось достичь полного прилегания отслоенной сетчатки. После фото- или лазерной коагуляции повышение остроты зрения наблюдали у 20 % больных, стабилизацию или незначительные колебания - у 80 % . При повторном обследовании пациентов, у которых после лечения острота зрения превышала 20/200 , через ] 0 лет обнаружено ее снижение до 20/200 и ниже в 36 % случаев.
Наиболее эффективными методами лечения больных как с локальными, так и с диффузными ангиомами хороидеи считают лучевую и брахитерапию, а также внешнее направленное бесконтактное облучение. H.Schilling и соавт. (1997) сообщили об успешном применении внешнего направленного бесконтактного облучения для лечения диффузной ангиомы хороидеи у 12 больных (15 глаз) с синдромом Штурге - Вебера. В 6 глазах до лечения была также выявлена неоваскулярная глаукома, которую не удавалось купировать медикаментозно. Суммарная поглощенная доза за курс лечения составляла 20 Гр. У всех пациентов после лечения обнаружены уменьшению высоты опухоли, полная или частичная резорбция субрежидкости и прилегание отслоенной сетчатки. В результате лечения повышение остроты зрения на две и более строчки таблицы авторы отметили в 46,6 % глаз, стабилизацию остроты зрения или ее незначительные колебания - в 53,4 % . Внутриглазное давление у всех пациентов с неоваскулярной глаукомой достигло нормального уровня. Период наблюдения за больными составил в среднем 5,3 года. Случаев рецидива заболевания не отмечено.
У пациентов с диффузной ангиомой хороидеи и тотальной отслойкой сетчатки лучевую терапию проводят с органосохранной целью для предупреждения развития неоваскулярной глаукомы. С косметической целью может быть проведена лазерная терапия ангиомы кожи век.
Родимые пятна - цветные пятна на коже, которые присутствуют у детей при рождении или появляются вскоре после рождения. У более 10 из 100 младенцев есть родинки.
Родинки бывают разного цвета - ярко-красные, розовые, коричневые, и голубоватые. Они могут быть плоскими или рельефными. Родинки различают по цвету и внешнему виду.
Наиболее распространенные типы родинок включают в себя:
Пятна цвета кофе с молоком
Это пятна светло-коричневого цвета. Наличие до трех таких пятен на теле, как правило, нормально. Большее количество пятен, возможно, указывает на расстройство, которое называется нейрофиброматоз - генетическое заболевание, вызывающее опухоли кожи.
Гемангиомы
Гемангиомы - плоские или слегка приподнятые пятна, имеющие ярко-красный или синеватый цвет. Они могут появиться на любом участке тела, но часто встречаются на лице, голове и шее. Гемангиомы обычно присутствуют при рождении или развиваются в течение первых нескольких недель жизни. Эти родимые пятна, как правило, быстро растут в течение первых 12 месяцев жизни ребенка. Но они перестают расти после первого года, а затем постепенно исчезают. Гемангиомы также могут быть обнаружены внутри тела. Есть два типа гемангиом:
- Земляничная (клубничная) гемангиома - этот тип гемангиомы, как правило, немного приподнят над кожей и имеет ярко-красный цвет. Этот цвет связан с многочисленными, расширенными кровеносными сосудами, которые расположены близко к поверхности кожи. Эти гемангиомы обычно исчезают самостоятельно до десяти лет (в возрасте до пяти лет почти у половины детей). Большинство из них даже не требуют никакого лечения, если не расположены в местах, где они могли бы нарушить нормальные функции организма, например, вокруг рта, носа, глаз, ануса или горла.
- Кавернозная гемангиома - этот тип гемангиомы располагается под кожей. Они более опухшие, чем клубничные гемангиомы, а также имеют более голубоватый цвет. Этот тип гемангиомы имеет меньшую вероятность исчезнуть самостоятельно. Гемангиома на лице иногда похожа на симптомы сосудистых пороков развития мозга, поэтому врач может рекомендовать МРТ , чтобы поставить точный диагноз.
«Пятна цвета лосося»
Их часто называют "поцелуи ангела" или "укусы аиста". Эти безвредные родинки розоватого или светло-красного цвета могут быть обнаружены в любом месте на теле ребенка, но чаще всего они появляются на задней части головы и шеи. Обычно они едва видны. Для этого типа родимого пятна лечение не требуется.
Обычные родинки
Родинки имеют вид темно-коричневых или черных пятен. Почти каждый человек имеет небольшие родинки. Они обычно появляются после рождения, и на самом деле это небольшие группы окрашенных (пигментированных) клеток кожи.
Монгольские пятна
Эти плоские родимые пятна на поверхности кожи имеют серо-голубой цвет и часто расположены на ягодицах или у основания позвоночника. Монгольские родимые пятна безвредны, однако их иногда ошибочно принимают за синяки. Монгольские пятна, как правило, исчезают в период полового созревания.
Пятна цвета портвейна
Пятна цвета портвейна - розовые, красные, или фиолетовые пятна на коже. Они могут быть разного размера и возникать на лице, шее, руках или ногах. Большие пятна цвета портвейна на лице могут быть признаками синдрома Стердж-Вебера, который может закончиться приступами и интеллектуальной инвалидностью.
Врожденный волосатый невус
Врожденный волосатый невус (гигантский волосатый невус) является темным, текстурированным пятном, существующим с рождения. Многие из них покрыты, по крайней мере, частично, волосами. Они могут быть очень большими, покрывать брюшную полость и бедра, или иметь меньший размер и могут быть многоочаговыми. Это родимое пятно в некоторый момент жизни может перерасти в меланому. Врожденный волосатый невус удаляется по мере возможности. В зависимости от размера и местоположения невуса может возникнуть потребность в восстановительной операции, чтобы достичь хорошего косметического результата.
Причины появления родинок
Точная причина появления родинок неизвестна.
Факторы риска родимых пятен
Факторы, которые повышают вероятность появления родинок:
- Гемангиомы чаще встречается у женщин и недоношенных детей;
- Монгольские пятна чаще встречаются среди жителей Азии, африканцев, индейцев и латиноамериканцев;
- Пятна кофе с молоком чаще встречаются у афро-американцев.
Симптомы родимых пятен
Приведенные симптомы, кроме родинок могут быть вызваны другими заболеваниями. Сообщите врачу, если у вас есть любой из них.
Симптомы включают в себя:
- Изменения в цвете кожи (кожа светлее или темнее чем обычно);
- Приподнятость или припухлость на коже;
- Изменения в текстуре кожи;
- Другие повреждения на коже.
- Могут отличаться по размеру и внешнему виду;
- Скорее всего, присутствуют при рождении или появляются в первые несколько недель или месяцев жизни;
- Обычно встречаются на лице и шее.
Большинство из родимых пятен, хотя косметически нежелательным, но как правило, безвредны. Тем не менее, гемангиомы и пятна цвета портвейна могут привести к некоторым осложнениям:
Гемангиомы
- Открытая рана или язва;
- Непривлекательный внешний вид или нарушение функции близлежащих органов (например, глаз или рта);
- Чрезмерное кровотечение после травмы;
- Внезапный и быстрый рост.
Пятна цвета портвейна
- Эмоциональные и социальные осложнения;
- Вмешательство с функцией близлежащих органов (например, глаз);
- Проблемы роста;
- Легкое кровотечение.
В редких случаях родинки могут стать злокачественными. Любые подозрительные пигментированные поражения должны быть осмотрены врачом и находиться под наблюдением или удалены.
Диагностика родимых пятен
Врач спросит о симптомах и истории болезни, а также выполнит медицинский осмотр. Родинки, как правило, диагностируются на основании внешнего вида кожи. Если есть какие-либо подозрения в диагностике родинок, для лабораторного исследования может быть назначена биопсия , и вы можете быть направлены к дерматологу - врачу, который специализируется на кожных заболеваниях.
Лечение родимых пятен
Большинство родимых пятен не требуют медицинского вмешательства. Лечение, как правило, рекомендуется в следующих случаях:
- Косметически нежелательный эффект;
- Родинка вызывает дискомфорт и осложнения;
- Родинка имеет потенциал для развития в более тяжелое состояние, например опухоль (редко).
Варианты лечения включают следующее:
- Кортикостероидные препараты - противовоспалительные лекарства, которые могут назначены перорально или в виде инъекций. Это наиболее распространенный метод лечения для быстро растущих гемангиом. Тем не менее, кортикостероидные препараты длительного использования, принимаемые перорально, имеют ряд рисков, в том числе замедление роста детей и повышение уровня сахара в крови;
- Лазерная терапия - лазер может быть использован для предотвращения роста гемангиом и удаления гемангиом и пятен цвета портвейна;
- Хирургическая операция - может быть необходима для удаления пигментированных поражений (например, родинок) или удаления шрамов от других методов лечения;
- Косметические средства - есть много средств макияжа, которые эффективно прикрывают родимые пятна. Их иногда называют корректирующие и маскирующие косметические средства.
Для проходящих лечение или наблюдение важны регулярные осмотры у врача или дерматолога.
Профилактика родинок
Не существует методов, позволяющих предотвратить появление родинок. Родинки являются врожденными и присутствуют при рождении или появляются в первые несколько недель жизни.
Пламенеющий невус – это врожденное родимое пятно на коже лица, шеи, туловища. Представляет собой сосудистую патологию. Само не проходит. Хорошо лечится лазером.
Синонимы: винное пятно, пятно цвета портвейна, огненный невус, капиллярная ангиодисплазия лица, пылающий невус.
Пламенеющий невус у Михаила Горбачева
Пламенеющий невус
Причины
Основная причина винного пятна – внутриутробное нарушение развития сосудов кожи. Сосуды кожи в зоне пятна расширены, но не имеют опухолевого роста, как при гемангиоме. Такое состояние в медицине называют мальформацией, или дисплазией, то есть нарушением развития.
Внимание: пламенеющий невус - это не гемангиома и не рак!!! Это состояние не угрожает жизни ребенка.
Симптомы и проявления
Основной и главный симптом огненного пятна – у новорожденного на лице, на шее, редко на туловище появляются красные или красно-синюшные пятна неправильной формы. При диаскопии (надавливании пальцем) – пятно бледнеет.

Эти пятна:
- не чешутся, нет кожного зуда,
- не воспаляются,
- не кровоточат,
- не проходят самостоятельно,
- в размерах растут вместе с ребенком,
- с возрастом могут становиться более синюшными, могут появляться узелки в центре таких пятен (это ангиофибромы).
Капиллярная ангиодисплазия у женщины

Диагностика
Поставить диагноз пламенеющего невуса несложно.
Но есть большое НО:
В ряде случаев винные пятна на лице ребенка могут сочетаться с серьезными врожденными патологиями внутренних органов (головной или спинной мозг, глаза, карликовость или гигантизм конечности).
Поэтому врач-педиатр при первичном осмотре такого новорожденного должен в первую очередь исключить патологию внутренних органов. Врач должен назначить дополнительные обследования и консультации смежных специалистов (офтальмолог, невролог). И если такой патологии не будет найдено, то можно успокоиться и заняться лечением самого винного пятна на лице.
Даже в настоящее время детям с винными пятнами на коже часто ставят неверный диагноз - гемангиома. Если гемангиому вылечить очень сложно, что приводит к психологической деформации личности ребенка. То капиллярная ангиодисплазия, или пламенеющий невус, или винное пятно успешно лечится за несколько процедур. И впоследствии дети забывают о такой патологии, их никто не дразнит, у них успешно складывается личная жизнь.
Лечение
- прижигать жидким азотом -
- использовать обычный лазер -
- проводить склерозирование сосудов спиртом
Внимание: пламенеющий невус, винные пятна – эта патология очень успешно лечится. Если вам дерматолог сказал – смиритесь, это на всю жизнь, - не верьте ему. Смените дерматолога.
В последние 20 лет во всем мире лечение пламенеющего невуса проводится при помощи лазера.
Внимание: использовать можно только импульсный лазер на красителях (т.н. сосудистый лазер). Все остальные лазеры могут привести к ожогу кожи лица ребенка и образованию рубца.
Механизм действия импульсного лазера на красителях: лазерный пучок определенной мощности испускается в течение нескольких миллисекунд. Определенная длина волны лазера приводит к нагреванию капилляров (сосудов) кожи в зоне пятна. Сосуды склеиваются. Кровь по ним не протекает. Как результат – пятно становится светлее.
На саму кожу воздействие не оказывается. Ожога кожи нет – а значит и рубцов на коже нет.
Можно ли использовать народные средства?
Можно, вреда не будет. Но они НЕ ПОМОГУТ!!!
Когда надо начинать лечение?
Уже в первые месяцы жизни. Чем старше ребенок, тем пятно становится больше, темнее, и его сложнее вылечить.
Сколько процедур понадобится?
От 1 до 5 в зависимости от размеров и цвета пятна. Промежуток между процедурами – 2-4 недели.
Анестезия требуется?
Зависит от возраста ребенка и расположении пятна. Грудным детям проводят общий наркоз.
Смотрим видео, как в Российском онкологическом центре лечат детей с винными пятнами:
Невус Унны
Невус Унны – это родимое пятно красного цвета на коже лица, затылка и шеи у новорожденных. Встречается у 30-40% новорожденных. Проходит самостоятельно. Лечения не требует.
Синонимы: укус (или поцелуй) аиста, родовое пятно, лососевое пятно, пятно цвета красной рыбы, поцелуй ангела, затылочный невус, исчезающее пятно, телеангиэктатический невус.
Код по МКБ10: Q82.5 (врожденный неопухолевый невус)
Невус Унны у ребенка

Причины
Причины невуса Унны: расширения капилляров на коже головы в период родов. Ряд исследователей считают, что к этому приводит временная гипоксия плода, то есть нехватка кислорода во время родов. Также важным фактором является давление костей таза матери на кожу головы ребенка. Напомним, что голова у ребенка – самая объемная часть тела во время родов.
Внимание:
«поцелуй аиста», или невус Унны – это не гемангиома!!!
Это доброкачественный вариант пламенеющего невуса. То есть со временем это пятно проходит самостоятельно, без лечения.
Симптомы и клиника
Симптомы невуса Унны:
- пятно розового или красноватого цвета на коже носа, переносицы, лба, век, верхней губы, шеи, затылка, иногда на крестце,
- пятно плоское, не возвышается над соседней кожей,
- пятно неправильной формы, с более яркими участками проходящих сосудиков в центре (т.н. телеангиэктазии),
- при надавливании пальцем (диаскопии) пятно бледнеет в месте надавливания,
- при натуживании, плаче ребенка пятно становится ярким,
- нет зуда, не чешется, не болит.
Лечение
Лечения не требуется. Проходит самостоятельно в первые месяцы, иногда – первые годы жизни ребенка.
Прогноз благоприятный.
Если с возрастом, через 3-5 лет пятно не проходит, следует направить пациента на удаление пятна лазером на красителях (сосудистым лазером).
Народные средства?
Не помогают!!! Главный фактор в скорейшем заживлении пятна Унны – спокойный, бесстрессовый режим для грудного ребенка.
Внимание: если доктор на ваш вопрос не ответил, значит ответ уже есть на страницах сайта. Пользуйтесь поиском на сайте.
Синдром Штурге - Вебера вызывает появление пятна цвета портвейна обычно на лбу и верхнем веке в районе 1-го или 2-го ответвления тройничного нерва. Лептоменингеальная ангиома возникает у 90% пациентов, когда пятно вовлекает верхние и нижние веки с одной стороны, но только в 10-20% случаев при повреждении только одного века. Неврологические осложнения включают судороги, очаговые неврологические дефициты (например, гемипарез) и умственную отсталость. Расстройство может также привести к развитию глаукомы и сосудистых пороков развития, которые могут увеличить риск сердечно-сосудистых событий (например, инсульта, тромбоза, венозной окклюзии, инфаркта). Синдром не наследуется; этиология не ясна. Типы.
Выделяют 3 типа.
- Тип I: портвейновое пятно и ангиома мозга.
- Тип II: портвейновое пятно без ангиомы мозга.
- Тип III: ангиома мозга без портвейнового пятна.
Симптомы и признаки синдрома Штурге - Вебера
Портвейновые пятна могут различаться по размеру и цвету от светло-розового до темно-фиолетового.
Судороги возникают примерно у 75-90% пациентов и обычно начинаются в возрасте 1 года. Судороги обычно фокальные, но могут стать генерализованными. Гемипарез на стороне, противоположной портвейновому пятну, развивается у 25-50% пациентов. Около 50% пациентов имеют умственную отсталость и больше половины имеют некоторые трудности в обучении. Развитие может быть отложено.
Глазное яблоко может быть увеличено и выпирать из орбиты (буфтальм).
Диагностика синдрома Штурге - Вебера
Диагноз предполагают при наличии характерного портвейнового пятна. КТ и МРТ используют для проверки наличия лептоменингеальной ангиомы. Неврологическое обследование проводят с целью выявления неврологических осложнений.
Лечение синдрома Штурге - Вебера
Лечение фокусируется на симптомах. Используются противосудорожные препараты и лекарственные средства для лечения глаукомы. Часто назначают маленькие дозы ацетилсалициловой кислоты, чтобы помочь предотвратить инсульты. Селективный фототермолиз может сделать портвейновое пятно более светлым.