Что такое гестоз второй половины беременности? Питание во второй половине беременности
Следует понимать, что нормальное зачатие, вынашивание беремености (период внутриутробного вынашивания плода), процесс родов и естественное вскармливание ребенка являются нормальными физиологическими процессами, не требующими никакой врачебной или иной внешней помощи. При нормальных родах (сейчас в России в 40% случаев) – желательна, но не совершенно обязательна, только помощь современной сестры-акушерки, ранее, по народным определениям, «бабки-повитухи», т.е. весьма обученной и имеющей опыт по приему родов женщины. Реально при современных родах в России в 60% случаев сразу требуется серьезная врачебная помощь и новорожденному, и его матери.
Рациональное питание – одно из основных условий благоприятного течения и исхода беременности и нормального развития плода. Организм беременной требует большего, чем обычно, количества питательных веществ, необходимых не только самой матери, но и растущему ребенку.
В питании беременной (и кормящей, и ребенка) следует использовать возможно более свежие продукты и свежеприготовленную пищу. Крайне желательно исключить из питания сахарозу (в том числе и в составе кондитерских изделий), заменив ее на глюкозу, фруктозу, мед и кондитерские изделия, изготовленные на их основе.
Поступление энергии должно соответствовать затратам организма. Часто же будущая мать заведомо переедает, к тому же на фоне пониженной физической активности.
Избыток питательных веществ приводит к изменению обмена веществ и функций желез внутренней секреции плода, что нарушает гармоничное развитие всех органов систем его организма. В итоге рождается крупный младенец с избыточной массой тела, «рыхлой» мускулатурой и недостаточным развитием отдельных органов. С другой стороны, недостаточное и неполноценное питание женщин во время беременности, особенно дефицит в рационе каких-либо незаменимых веществ – аминокислот, витаминов, полиненасыщенных жирных кислот, минеральных веществ – также отрицательно сказывается на организме женщины и плода, ведет к нарушению обменных процессов. Это может способствовать выкидышам, нарушению внутриутробного развития плода, рождению ребенка с очень малой массой тела, развитию склонности детей к заболеваниям, отставанию в развитии, аномалиям и уродствами т. д.
Одним из важнейших показателей рационального питания беременных является нарастание массы их тела, в норме составляющее за период беременности 8-10 кг (по 300-350 г в неделю во второй половине беременности).
В первой половине беременности питание женщины не должно существенно отличаться от обычного. Но поскольку первые 3 месяца являются периодом образования органов у плода, особенно важно, чтобы беременная получала полноценные белки, жиры, углеводы, витамины, минеральные вещества и микроэлементы в оптимальных физиологических количествах. Суточный рацион должен содержать в среднем 110 г белка, 75 г жира и 350 г углеводов при общей энергоценности 2400-2700 ккал такое соотношение полностью покрывает потребности организма беременной и обеспечивает нормальную работу пищеварительной системы.
При изменении вкуса и ощущении потребности в кислом или соленом разрешается употреблять в небольших количествах селедку, икру, квашеную капусту, соленые огурцы. Вообще можно удовлетворять прихоти в еде, но ничем не злоупотреблять. Единственное, что должно быть совершенно исключено с самого начала беременности, – это алкогольные напитки. Недопустимо курение – каждая выкуренная сигарета неизбежно привносит свой «вклад» в развитие гипотрофии плода (и чем больше сигарет, тем сильнее гипотрофия). Не следует принимать без назначения врача и лекарства, особенно в первые месяцы беременности. Следует также исключить из употребления горчицу, перец, хрен, уксус.
Принимаемая пища должна быть, безусловно, доброкачественной – слишком тяжки последствия пищевого отравления и для плода, и для самой беременной. Также в период беременности и в период лактации должны быть исключены любые консервы (из-за содержания в них токсичных консервантов), кроме имеющих на этикетке надпись: или «Для детского питания», или «Отсутствие консервантов гарантируется».
Во второй половине беременности количество белка в рационе должно уже составлять 120 г, жира 85 г, углеводов 400 г при общей энергоценности суточного рациона 2800-3000 ккал. В дородовом отпуске, когда меняются объемы и условия труда и снижаются энергозатраты организма, калорийность пищи необходимо уменьшить. В это время не следует употреблять экстрактивные вещества (рыбные, мясные, грибные бульоны и подливы), различные копчености и консервы. Рекомендуются овощные, молочные и фруктовые супы, творог, сметана, неострый сыр, хотя питание беременных в этот период не должно ограничиваться молочно-растительной пищей. В сбалансированном питании беременных предусматриваются оптимальные количественные и качественные соотношения в суточном рационе основных питательных веществ – белков, жиров, углеводов, витаминов, минеральных солей и микроэлементов. Для роста матки, плаценты, молочных желез, для увеличения количества крови материнскому организму необходимы дополнительные белки. Потребность в них удовлетворяется главным образом полноценными животными белками, на долю которых в дневном рационе беременной должно приходиться 50%, из них около 25% – за счет мяса (120-200 г) или рыбы (150-250 г), 20% – за счет молока (500 г) и до 5% – за счет яиц (1 шт.). Молоко, простокваша, кефир, нежирный творог, неострый сыр, отварное нежирное мясо, рыба содержат полноценные легкоусвояемые белки, незаменимые аминокислоты, которые находятся в оптимальных соотношениях.
Рацион беременных должен включать 75-85 г жиров в сутки, из них 15-30 г растительных (подсолнечное, кукурузное, оливковое) масел, содержащих ненасыщенные жирные кислоты и витамин Е; из животных жиров рекомендуются сливочное и топленое масло высшего сорта. Тугоплавкие баранье и говяжье сало, а также некоторые другие виды животных жиров и маргарин из рациона исключают. Установлена прямая зависимость между содержанием в пищевом рационе беременной углеводов и массой плода. Беременная должна в сутки получать 350-400 г углеводов в основном за счет продуктов, богатых растительной клетчаткой, – хлеба из муки грубого помола (черный хлеб усиливает перистальтику кишечника и является, таким образом, одним из средств борьбы с запорами, которые нередко возникают при беременности), овощей, фруктов, ягод. Зимой и весной рекомендуются соки (яблочный, сливовый, томатный), компоты из сухофруктов и кисели из свежемороженых ягод. Начиная со второй половины беременности женщина должна ограничить потребление кондитерских изделий, варенья, конфет, так как они способствуют увеличению массы тела беременной и плода. Количество сахара не должно превышать 40-50 г в день. Его можно заменить пчелиным медом (из расчета 1,25 г меда вместо 1 г сахара). Для благоприятного течения беременности, подготовки организма женщины к родам, нормального развития плода и новорожденного большое значение имеют витамины, потребность в которых у беременных возрастает почти в 2 раза.
Витамин А способствует развитию плаценты, его суточная потребность 2,5 мг. Витамины В1 и В2 укрепляют мышечные волокна, суточная потребность в витамине В1-3-5 мг, В2-3 мг. Витамин С (аскорбиновая кислота) способствует сокращению мускулатуры матки и укрепляет иммунную систему организма, суточная потребность в нем 100-200 мг. При недостатке витамина D у плода неправильно развиваются кости, образуются дефекты в закладывании зубов, у самой беременной может развиваться малокровие. Суточная потребность в нем – 500 ме. Недостаток витамина РР (никотиновая кислота) чреват аномалиями развития плода, прерыванием беременности и преждевременным родам, суточная потребность – 15-20 мг. Витамин Е благоприятствует росту матки беременной и внутриутробному развитию плода, суточная потребность 15-20 мг. Использование широкого ассортимента продуктов растительного (изделия из муки грубого помола, гречневая и ячневая крупы, бобовые, картофель, томаты, фрукты, ягоды) и животного (печень, мясо, яйца, творог, молоко, масло) происхождения обеспечивает основную потребность беременной в витаминах. В зимние и ранние весенние месяцы следует проводить витаминизацию пищи, включая в рацион сиропы, содержащие витамины А, В, С, D, Е, или принимать драже поливитаминов. Для предупреждения у ребенка рахита в последние месяцы беременности принимают рыбий жир или витамин D (последний только по назначению врача).
Подробные сведения о потребности организма беременной в витаминах, условиях применения витаминных препаратов, а также таблицы содержания различных витаминов в продуктах питания смотрите на странице «Витамины».
Потребность беременной в минеральных солях возрастает во второй половине беременности. Разнообразие пищевого рациона обеспечивает поступление в организм большинства из них в достаточном количестве. Особую проблему в питании беременной составляет обеспечение железом, необходимом для нормального кроветворения и тканевого дыхания. Суточная потребность в нем составляет 15-20 мг и покрывается использованием в пищу печени, яичного желтка, зелени, фруктов, гречневой и овсяной каши. Здесь вы можете увидеть таблицу, в которой указывается содержание железа в основных продуктах питания.
Иногда женщины в начале беременности испытывают желание есть известку, мел, соль и т.д. Такое состояние указывает на недостаточную обеспеченность организма солями кальция и требует пересмотра потребляемых продуктов питания, в крайнем случае (при невозможности обеспечения адекватного питания) назначения витаминов (преимущественно витамина D), препаратов кальция, железа и фосфора. Суточная норма потребления кальция у беременной женщины 1500-2000 мг (в то время как обычная норма взрослого человека 800 мг в сутки). Наиболее значимыми и полноценными источниками кальция являются молоко и молочные продукты. Всего 100 мл пастеризованного молока привносят в рацион 128 мг кальция. В жирном твороге его содержится 150 мг %, в нежирном – 120. Сыры по содержанию кальция превосходят все другие продукты питания (до 1000 мг в 100 г).
В первой половине беременности женщина может употреблять поваренной соли 10-12 г, во второй – до 8 г, а в последние 2 месяца – до 5 г в сутки.
В сутки надо потреблять приблизительно следующее количество минеральных веществ (для беременных женщин):
Кальций – 1500-2000 мг
Магний – 300-500 мг
Фосфор – 1-1.5 г
Калий – 3-5 г
Натрий – 4-6 г
Хлор – 4-6 г
Железо – 18 мг
Подробные сведения о потребности организма беременной в макро- и микроэлементах, а также таблицы содержания минеральных веществ в продуктах питания смотрите на странице «Микроэлементы».
Суточная потребность беременной в жидкости составляет около 2-2.5 л. Значительная часть этого количества содержится в потребляемых продуктах. Свободной жидкости обычно необходимо потреблять 1-1.2 л (вода, чай, молоко, кисели, компоты, первые блюда). В последние недели беременности, особенно при склонности к отекам, количество свободной жидкости в суточном рационе ограничивают до 4 стаканов (включая чай, молоко, компоты, фруктовые соки, супы).
Правильное питание женщины уже само по себе является профилактикой осложнений беременности. Для здоровых женщин какой-либо диеты в первой половине беременности не требуется, важно соблюдение режима здорового питания.
В первой половине беременности наиболее физиологично 4-разовое питание. Первый завтрак должен содержать около 30% энергоценности суточного рациона, второй завтрак – 15%, обед – 40%, ужин – 10%, в 21 час стакан кефира – 5%.
Во второй половине беременности рекомендуется 5-6 разовое питание. Женщина должна получать (примерно): хлеба пшеничного - 100-150 г, ржаного - 150-200 г, мяса или рыбы - 200 г, масла сливочного - 40 г, масла растительного - 30 г, 1 яйцо, молока - 500 г, творога - 150 г, кефира - 200 г, сметаны - 30 г, мучных изделий (печенье, булочка и т п.) - 100 г, макаронных изделий - 60 г, крупы - 50 г, картофеля - 400 г, капусты -100 г, лука репчатого - 35 г, моркови - 100 г, томатов - 200 г, а также чай, какао (от кофе и острых приправ следует отказаться).
Из этих же продуктов можно предложить меню беременной, в котором предусмотрен 4-разовый прием пищи:
- первый завтрак в 7-8 ч утра,
- второй завтрак в 11-12 ч,
- обед в 14-15 ч,
- ужин в 18-19 ч.
- можно устроить полдник: стакан молока с печеньем или стакан сока,
или стакан отвара шиповника, или фрукты, ягоды,
- а перед сном рекомендуется стакан кефира.
Это расписание приема пищи может меняться в зависимости от распорядка беременной, ее занятий и т.д. Следует распределить продукты таким образом, чтобы мясо, рыба, крупы входили в завтрак и обед. На ужин рекомендуется преимущественно молочно-растительная пища. Последний прием должен производиться за 2-3 часа до сна.
Примерное меню на неделю для женщин во второй половине беременности
Понедельник:
Первый завтрак: гуляш с картофельным пюре, сок яблочный.
Второй завтрак: молоко.
Обед: гороховый суп с мясным фаршем, отварная рыба с овощным рагу, компот.
Полдник: фрукты или ягоды.
Ужин: творожное суфле, клюквенный мусс.
21ч: кефир.
Вторник:
Первый завтрак: творожное суфле, вареное яйцо, винегрет, настой шиповника.
Обед: украинский борщ с мясным фаршем и сметаной, отварная курица с вермишелью, клюквенный мусс.
Полдник: стакан настоя шиповника, булочка.
Ужин: нежирный творог.
21 ч: кефир.
Среда:
Первый завтрак: отварная рыба с картофельным пюре, нежирный творог, молоко.
Второй завтрак: белковый омлет со сметаной, фруктовый сок.
Обед: овощной протертый суп со сметаной, отварной язык с овсяной кашей, фрукты, ягоды.
Полдник: настой шиповника, булочка.
Ужин: нежирный творог.
21 ч: кефир.
Четверг:
Первый завтрак: отварная рыба с овощным рагу, нежирный творог, кофе с молоком.
Второй завтрак: молоко, булочка.
Обед: рисовый суп с мясным фаршем, отварная курица с картофельным пюре, фрукты.
Полдник: нежирный творог, клюквенный мусс.
21 ч: кефир.
Пятница:
Первый завтрак: белковый омлет со сметаной, салат из свежей капусты, кофе с молоком.
Второй завтрак: молоко, булочка, нежирный творог.
Обед: картофельный рыбный суп, сардельки с гречневой кашей и салатом, фруктовое желе.
Полдник: фрукты или ягоды, печенье.
Ужин: нежирный творог, настой шиповника.
21 ч: кефир.
Суббота:
Первый завтрак: отварная рыба с картофельным пюре, молоко.
Второй завтрак: сельдь с луком, винегрет, клюквенный мусс.
Обед: гороховый суп с мясным фаршем, отварная говядина с морковным пюре, компот.
Полдник: печенье, настой шиповника.
Ужин: белковый омлет со сметаной, чай.
21 ч: кефир.
Воскресенье:
Первый завтрак: тушеная печенка с морковью, нежирный творог, фруктовый сок.
Второй завтрак: пшеничная молочная каша.
Обед: уха, гуляш с гречневой кашей и салатом, компот.
Полдник: печенье, клюквенный мусс.
Ужин: нежирный творог, чай.
21 ч: кефир.
При беременности протекающей с какими-либо осложнениями, при наличии у беременной заболеваний, ожирения или иных отклонений от нормы пищевой рацион и режим питания согласовываются с врачом женской консультации. Нередко встречается непереносимость беременными некоторых продуктов, вызывающих аллергические реакции. При невозможности исключить из питания такие продукты можно после совета с врачом попытаться употреблять их в постепенно возрастающих количествах. Молоко, яичный желток или белок, муку, рыбу и другие продукты разводят в кипяченой воде в пропорции 1:1000, 1:100, 1:10, 1:2. Сначала начинают прием максимального разведения по 1 чайной ложке 1 раз в день, затем 2-3 раза в день, далее ежедневно повторяют до 10 ложек 3 раза в день, затем переходят к разведению 1:100 и т.д. Курс такого приема продуктов - 3-6 месяцев. В случае легкой пищевой аллергии для тренировки можно в течение 3-4 недель принимать небольшое количество непереносимого продукта (четверть чайной ложки яйца, 20-30 мл молока) за 45-60 мин до основного приема пищи.
При осложнениях беременности, чаще всего при поздних токсикозах, могут рекомендоваться разгрузочные диеты: яблочная (5 раз в день по 300 г спелых сырых или печеных яблок, всего 1.5 кг); арбузная (5 раз в день по 300-400 г мякоти арбуза, всего 1.5-2 кг); творожная (5 раз в день по 100 г творога 9%-ной жирности, 2 стакана чая, 1 стакан отвара шиповника, 2 стакана нежирного кефира, всего 1 л жидкости. Такие диеты неполноценны по энергетическому и химическому составу, поэтому их назначают не чаще 1 раза в неделю.
Первая половина беременности
Правильное питание женщины уже само по себе является профилактикой осложнений беременности. Для здоровых женщин какой-либо диеты в первой половине беременности не требуется, важно соблюдение режима здорового питания. Но поскольку первые 3 месяца являются периодом образования органов у плода, особенно важно, чтобы беременная получала полноценные белки, жиры, углеводы, витамины, минеральные вещества и микроэлементы в оптимальных физиологических количествах. Суточный рацион должен содержать в среднем 110 г белка, 75 г жира и 350 г углеводов при общей энергоценности 2400-2700 ккал такое соотношение полностью покрывает потребности организма беременной и обеспечивает нормальную работу пищеварительной системы. При изменении вкуса и ощущении потребности в кислом или соленом, разрешается употреблять в небольших количествах селедку, икру, квашеную капусту, соленые огурцы. Вообще можно удовлетворять прихоти в еде, но ничем не злоупотреблять. Единственное, что должно быть совершенно исключено с самого начала беременности, - это алкогольные напитки. Недопустимо курение - каждая выкуренная сигарета неизбежно привносит свой «вклад» в развитие гипотрофии плода (и чем больше сигарет, тем сильнее гипотрофия). Не следует принимать без назначения врача и лекарства, особенно в первые месяцы беременности. Следует также исключить из употребления горчицу, перец, хрен, уксус. Принимаемая пища должна быть, безусловно, доброкачественной - слишком тяжки последствия пищевого отравления и для плода, и для самой беременной. Также в период беременности и в период лактации должны быть исключены любые консервы (из-за содержания в них токсичных консервантов), кроме имеющих на этикетке надпись: или «Для детского питания», или «Отсутствие консервантов гарантируется».
В первой половине беременности наиболее физиологично 4-разовое питание. Первый завтрак должен содержать около 30% энергоценности суточного рациона, второй завтрак - 15%, обед - 40%, ужин - 10%, в 21 час стакан кефира - 5% .
Вторая половина беременности
Во второй половине беременности количество белка в рационе должно уже составлять 120 г, жира 85 г, углеводов 400 г при общей энергоценности суточного рациона 2800-3000 ккал. В дородовом отпуске, когда меняются объемы и условия труда и снижаются энергозатраты организма, калорийность пищи необходимо уменьшить. В это время не следует употреблять экстрактивные вещества (рыбные, мясные, грибные бульоны и подливы), различные копчености и консервы. Рекомендуются овощные, молочные и фруктовые супы, творог, сметана, неострый сыр, хотя питание беременных в этот период не должно ограничиваться молочно-растительной пищей. В сбалансированном питании беременных предусматриваются оптимальные количественные и качественные соотношения в суточном рационе основных питательных веществ - белков, жиров, углеводов, витаминов, минеральных солей и микроэлементов. Для роста матки, плаценты, молочных желез, для увеличения количества крови материнскому организму необходимы дополнительные белки. Потребность в них удовлетворяется главным образом полноценными животными белками, на долю которых в дневном рационе беременной должно приходиться 50%, из них около 25% - за счет мяса (120-200 г) или рыбы (150-250 г), 20% - за счет молока (500 г) и до 5% - за счет яиц (1 шт.). Молоко, простокваша, кефир, нежирный творог, неострый сыр, отварное нежирное мясо, рыба содержат полноценные легкоусвояемые белки, незаменимые аминокислоты, которые находятся в оптимальных соотношениях.
Рацион беременных должен включать 75-85 г жиров в сутки, из них 15-30 г растительных (подсолнечное, кукурузное, оливковое) масел, содержащих ненасыщенные жирные кислоты и витамин Е; из животных жиров рекомендуются сливочное и топленое масло высшего сорта. Тугоплавкие баранье и говяжье сало, а также некоторые другие виды животных жиров и маргарин из рациона исключают. Установлена прямая зависимость между содержанием в пищевом рационе беременной углеводов и массой плода. Беременная должна в сутки получать 350-400 г углеводов в основном за счет продуктов, богатых растительной клетчаткой, - хлеба из муки грубого помола (черный хлеб усиливает перистальтику кишечника и является, таким образом, одним из средств борьбы с запорами, которые нередко возникают при беременности), овощей, фруктов, ягод. Зимой и весной рекомендуются соки (яблочный, сливовый, томатный), компоты из сухофруктов и кисели из свежемороженых ягод. Начиная со второй половины беременности, женщина должна ограничить потребление кондитерских изделий, варенья, конфет, так как они способствуют увеличению массы тела беременной и плода. Количество сахара не должно превышать 40-50 г в день. Его можно заменить пчелиным медом (из расчета 1,25 г меда вместо 1 г сахара). Для благоприятного течения беременности, подготовки организма женщины к родам, нормального развития плода и новорожденного большое значение имеют витамины, потребность в которых у беременных возрастает почти в 2 раза .
Во второй половине беременности рекомендуется 5-6 разовое питание. Женщина должна получать (примерно): хлеба пшеничного -- 100-150 г, ржаного -- 150-200 г, мяса или рыбы -- 200 г, масла сливочного -- 40 г, масла растительного -- 30 г, 1 яйцо, молока -- 500 г, творога -- 150 г, кефира -- 200 г, сметаны -- 30 г, мучных изделий (печенье, булочка и т п.) -- 100 г, макаронных изделий -- 60 г, крупы -- 50 г, картофеля -- 400 г, капусты --100 г, лука репчатого -- 35 г, моркови -- 100 г, томатов -- 200 г, а также чай, какао (от кофе и острых приправ следует отказаться). Из этих же продуктов можно предложить меню беременной, в котором предусмотрен 4-разовый прием пищи:
Первый завтрак в 7-8 ч утра,
Второй завтрак в 11-12 ч,
Обед в 14-15 ч,
Ужин в 18-19 ч.
Можно устроить полдник: стакан молока с печеньем или стакан сока,
или стакан отвара шиповника, или фрукты, ягоды,
Это расписание приема пищи может меняться в зависимости от распорядка беременной, ее занятий и т.д. Следует распределить продукты таким образом, чтобы мясо, рыба, крупы входили в завтрак и обед. На ужин рекомендуется преимущественно молочно-растительная пища. Последний прием должен производиться за 2-3 часа до сна .
Чаще всего, первая половина беременности пролетает моментально и не доставляет существенных неудобств будущей маме, за исключением токсикоза, и то - не во всех случаях. А вот во вторую половину второго триместра и весь третий триместр беременную женщину ждут некоторые неприятные или неожиданные проявления беременности. Итак, что является нормой после 20 недель беременности? И как сделать так, чтобы эти проявления не испортили вам дальнейшую жизнь?
Относительно испорченной жизни - это мы, конечно, погорячились. Хотя, как сказать... Мы о растяжках! Эти ужасные красно-синие полоски на коже живота, бедер, груди появляются обычно, если беременность 20 недель или больше. Точной причины появления стрий никто не знает. Но, скорее всего, это быстрая, чрезмерная прибавка в весе. Не хотите навсегда «украсить» себя растяжками? Тогда соблюдайте рекомендации гинеколога о правильном питании, не переедайте и следите за своим весом. Кроме того, желательно купить специальные кремы для будущих мам против растяжек. Они абсолютно не опасны, а при регулярном применении снижают риск появления стрий.
Наверняка, вы замечали, что у многих состоявшихся мам портится форма груди. Она начинает просто отвисать и появиться в одежде без бюстгальтера уже просто стыдно. Причина этой неприятности кроется отнюдь не в продолжительном грудном вскармливании, а в игнорировании специального белья. Во время беременности грудь наливается, увеличивается на 1-2 размера. Этот факт, конечно, не может не радовать, хоть он и временный. Но это должно послужить для вас сигналом к покупке хорошего бюстгальтера специально для беременных женщин. Обычно, такие бюстгальтеры имеют широкие лямки, чтобы поддерживать отяжелевшую грудь и не имеют поролона в чашечках. После родов, с приходом молока, грудь становится еще больше. Необходимо приобрести бюстгальтер для кормящих. Он имеет отстегивающиеся кармашки в чашечках, через которые удобно кормить ребенка. В этих бюстгальтерах нет косточек, они настолько комфортны, что многие мамы не снимают их даже на ночь.
Продолжая разговор о груди, нельзя не упомянуть о молозиве - прозрачных или светло-желтого цвета выделениях из сосков. Они могут появляться при легком надавливании на сосок или самопроизвольно. Иногда молозива выделяется так много, что намокает бюстгальтер и одежда. Это тоже является нормой. Спасти чистоту одежды можно при помощи прокладок для бюстгальтера. Они вам понадобятся и после родов, в период кормления малыша, особенно во время становления лактации. В некоторых не особенно умных женских журналах можно прочесть о том, что появление молозива может свидетельствовать о приближающихся родах. И женщины, заметив у себя это явление, начинают паниковать. Ведь случается и так, что молозиво начинает выделяться чуть ли не с начала беременности. Повода для паники нет! Посмотрите календарь беременности и удостоверьтесь, что все в вашем организме идет по плану. А выделение молозива из сосков связано с увеличением концентрации пролактина в крови - гормона, отвечающего за лактацию. Таким образом молочные железы готовятся к лактации. Но и полное отсутствие молозива во время беременности не является патологией.
После 30 недель беременности у женщин могут возникать судороги в ногах. Особенно часто это неприятное явление наблюдается по ночам и утром, сразу после пробуждения. Что нужно делать, если свело ногу? Потяните носок на себя, боль очень скоро исчезнет. А еще, старайтесь во время потягивания не тянуть носки вперед, это провоцирует возникновение судорог. Обычно все нормализуется после родов. Иногда, судороги возникают из-за недостатка кальция или магния в организме. В этом случае врач может назначить вам пропить витаминные препараты и несколько изменить свой рацион питания.
Запор... Вот еще одна проблема второй половины беременности. Сильно тужиться и делать клизмы нельзя - можно спровоцировать преждевременные роды. Слабительные пить нельзя, глицериновые свечи приводят к тонусу матки. Что же тогда делать? Пересмотрите свое питание. Скорее всего, в нем не хватает продуктов, богатых клетчаткой. В качестве натурального слабительного можете использовать курагу, чернослив, киви. И обязательно каждый день ешьте овощи и фрукты, не прошедшие никакой тепловой обработки.
У вас начали портиться зубы? Просто ребеночек начал забирать у вас из организма много кальция. Как вариант, можно начать прием препаратов, содержащих кальций (только по рекомендации врача). И не забывайте - лечить зубы можно и нужно во время беременности. Не терпите боль. Это будет намного вреднее, чем те минимальные дозы препаратов, которые, возможно, вам введут в качестве обезболивания при лечении зубов.
Мы разобрали только основные проблемы, которые возникают во втором и третьих триместрах беременности. На самом деле, они случаются далеко не у всех беременных женщин. И не стоит себя заранее настраивать на эти «осложнения». Но, как говорится - предупрежден - значит вооружен.
Одним из признаков того, что вы правильно питаетесь, а ребенок развивается нормально, является регулярная прибавка в весе. В среднем, во время нормально протекающей беременности, без осложнений в виде отеков, прибавка массы тела составляет 10- 12 кг. В первый триместр беременности прирост массы тела незначителен, во второй и третий триместры нормой считается 350- 400 г в неделю. Стоит насторожиться, если за месяц вы набрали меньше 1 кг, или, наоборот, она больше 1 кг в неделю. Но не воспринимайте эти цифры как нечто обязательное. Если у вас наблюдался дефицит массы тела до беременности, то прибавка может быть и выше - до 14 кг. А если было много лишних килограммов, то вполне достаточно набрать 7- 8 кг.
Питание в первой половине беременности
В первой половине беременности можно существенно не менять свой привычный рацион, тем более, что у многих женщинтошнота и изменившиеся вкусовые ощущения существенно осложняют процесс питания. Однако не следует забывать, что в первом триместре происходит закладка всех органов малыша, поэтому в этот период особенно важно обеспечить достаточное поступление в организм полноценных белков, витаминов и микроэлементов. Потребность в белках составляет около 100- 110 г в сутки. Потребность в жирах в среднем 75- 85 г в сутки. Потребность в углеводах составляет 350- 450 г в сутки. Калорийность такого рациона составляет 2500-3000 ккал. При этом необходимо учитывать и такие факторы, как ваша физическая и профессиональная активность. Потребность в основных пищевых веществах у работников умственного и физического труда несколько отличаются. При необходимости обращайтесь к врачу-диетологу, который, используя специальные таблицы, сделает более точный расчет.
Ваш примерный суточный рацион в этот период:
200 г мяса, птицы или рыбы,
- 100 - 120 г творога,
- 1 яйцо,
- 20- 25 г сыра,
- не менее 500 мл молока или кефира,
- 500 - 600 г различных овощей (из них картофель должен составлять не более 1/3),
- 200 - 300 г фруктов и ягод.
Хорошо, если в первой половине беременности вы привыкнете есть часто и понемногу. Оптимально пятиразовое питание, желательно в одни и те же часы: первый завтрак в 8 - 9 часов, второй - в 11 - 12 часов, обед - в 14 - 15 часов, ужин - в 18 - 19 часов и перед сном - 1 стакан кефира. Важно правильно распределять продукты в течение суток. Известно, что продукты, богатые белком, повышают обмен веществ, возбуждают нервную систему, они дольше задерживаются в желудке. Поэтому мясо и рыба должны входить в дневные приемы пищи (завтрак, обед). За ужином следует употреблять молочно-растительные блюда. При этом завтрак обеспечивает в среднем 30 % суточной калорийности питания, второй завтрак - 20 %, обед - до 30 % и ужин 20%. Если позволяет самочувствие, не стоит сразу после еды укладываться в постель - лучше немного походить.
Питание во второй половине беременности
Во второй половине беременности резко возрастает потребность малыша в белке - до 115 - 120 г в сутки. Его источником являются молочные продукты, мясо и рыба.
В молочных продуктах также содержится кальций, жизненно необходимый для формирования скелета ребенка. Теперь его нужно в двараза больше - до 2 гр в день. При недостаточном его поступлении с пищей кальций начинает расходоваться из организма матери. Чтобы предотвратить разрушение зубов, обязательно употребляйте достаточное количество молочных продуктов, и в первую очередь, творога. Желательно, чтобы в вашем суточном рационе было:
120 - 150 г творога
- около 30 г сыра
- не менее 1,0 л молока (лучше кисломолочных напитков)
Потребность в жирах также несколько возрастает и составляет 90 - 100 г в сутки. Из жировых продуктов рекомендуется растительное масло - 25 - 30 г в сутки, сливочное масло - до 35 г в сутки.
В то же время потребление углеводов, особенно в последние месяцы беременности, следует ограничить до 350 - 400 г в сутки. Количество хлеба не должно превышать 300 г в день, сахара не более 40 - 50 г.
Хлеб предпочтительно использовать из муки грубого помола - в нем содержится больше витаминов группы В, а также пищевых волокон, благоприятно влияющих на функции кишечника. Употребление кондитерских изделии (конфеты, торты, пирожные) лучше сократить, чтобы предотвратить избыточный вес, который может помешать нормальному течению родов. Основным источником углеводов во второй половине беременности должны стать овощи, фрукты и ягоды, общее суточное потребление которых рекомендуется увеличить до 600- 700 г в день, при этом потребление картофеля недолжно превышать 200 г в день.
Примерное меню во второй половине беременности:
Первый завтрак:
омлет - 100 г или гречневая каша - 200 г.,
чай с лимоном - 200 г.,
бутерброд со сливочным маслом.
Второй завтрак:
размоченная курага - 50 г.,
свежие фрукты - 100- 150 г или фруктовый салат - 100-150гр.,
Обед:
салат из свежих овощей с растительным маслом (или сметаной) - 100 г.,
суп овощной вегетарианский - 200 г.,
отварное мясо - 80 г.,
картофель пюре - 250 г.,
сок фруктовый или компот из сухофруктов - 200 г.,
Полдник:
кефир - 200 г., бутерброд с сыром, фрукты свежие -100 г.,
Ужин:
пудинг творожный - 250 г.,
капуста цветная отварная - 100 г.,
чай - 100 г.,
На ночь:
кефир или простокваша - 200 г.
В этот период ваша сердечно-сосудистая система и почки испытывают повышенные нагрузки, работая «за двоих». Поэтому стоит ограничить потребление соли, а также острой и пряной пищи. Общее количество поваренной соли в вашем суточном рационе в идеале не должно составлять более 6 - 8 г. Избыточное употребление жидкости увеличивает нагрузку на сердечно-сосудистую систему, поэтому в последние недели беременности, особенно при склонности к отекам, целесообразно ограничить количество жидкости до 0,6 - 0,8 л в день.
Чтобы у малыша в будущем не возникло проблем с аллергией на продукты, стоит ограничить себя в кофе, шоколаде, цитрусовых, орехах, грибах, бульонах (рыбных, куриных), меде.
Сейчас для вас очень важно соблюдать правильный режим питания. Растущая матка все сильнее сдавливает желудок, поэтому частое питание небольшими порциями (до 6-ти раз в день) может быть отличным выходом из положения. Последний прием пищи лучше спланировать за два часа до сна.
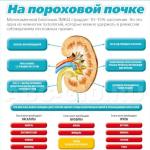
Серьезное осложнение второй половины беременности - поздний токсикоз. Часто это не совсем точное название заболевания вводит женщин в заблуждение. Они считают по аналогии с токсикозом первой половины беременности, что и поздний токсикоз должен проявляться тошнотой, рвотой. Некоторые женщины даже недоумевают, когда врач ставит им этот диагноз: «У меня не может быть токсикоза, меня ведь не тошнит»...

Между тем поздний токсикоз в отличие от раннего - явление коварное и опасное. Коварное тем, что признаки заболевания - скрытые отеки, повышение артериального давления (), наличие белка в моче - могут не ощущаться самой женщиной. Их обнаружит только врач. Опасное тем, что вследствие значительных обменных нарушений страдает прежде всего плацента, а значит, и плод. Ребенок недополучает кислород и питание. А это отражается на его нервной системе, не обходятся без травмы роды. У женщины при позднем токсикозе нарушается водный и солевой обмен, задерживаются в организме вода и натрий, одновременно повышается проницаемость сосудистых стенок, жидкость из сосудов попадает в ткани, организм как бы тонет изнутри.
В результате нарушается кровообращение, ухудшается питание и снабжение тканей кислородом. В головном мозге, печени, почках, матке, плаценте развивается гипергидратация, возникают дистрофические изменения, кровоизлияния, могут отказать почки.
К сожалению, факторов риска развития позднего токсикоза очень много. Это и сделанные ранее , и короткий (менее двух лет) интервал между родами, и возраст - в группе риска женщины моложе 18 и старше 35 лет, когда в тканях репродуктивной системы уже начинаются процессы старения...
Но есть заболевания хронические, которые - увы, заранее обрекают женщину на поздний токсикоз, причем в этих случаях начинается он нередко уже на 20-й неделе беременности и протекает, как правило, тяжело. Приводят к нему обычно сердечно-сосудистые заболевания, и пиелонефрит, воспалительные процессы в половой сфере, ожирение, различные нарушения в эндокринной системе.
Женщинам, страдающим такими хроническими заболеваниями, надо более разумно относиться к своему здоровью и, планируя беременность, заранее пройти курс лечения у соответствующего специалиста.

Ну а если вы забеременели? Тоже непременно обратитесь к врачу как можно раньше, чтобы выяснить, не грозит ли опасность вам и будущему ребенку. Если, обсудив все «за» и «против», врач посоветует не прерывать беременность, раз в две недели, а во второй половине беременности - каждую неделю показывайтесь врачу женской консультации. Это обязательно! Если врач будет настаивать на госпитализации, не отказывайтесь. Понятно, что наши гинекологические больницы и родильные дома не самые комфортабельные и пребывание в них не очень-то радостно. Но помните, что вы это делаете для своего ребенка. Порой только курс лечения в стационаре помогает избежать серьезных осложнений и . И это не запугивание, поверьте! Таковы реальные факты.

Для профилактики позднего токсикоза очень важно соблюдать режим и диету . Все беременные женщины, независимо от того, как они себя чувствовали в первой половине беременности, во второй должны отказаться от копченостей, острых, пряных, соленых, жареных блюд, консервов, шоколада. Общее количество жидкости не должно превышать 1-1,2 литра в день (сюда входят и супы, и молоко, и компоты).
Учтите, что одним из начальных признаков позднего токсикоза является сильная жажда, женщина пьет много воды, а мочи выделяется значительно меньше, чем было выпито жидкости. Большая ее часть задерживается в тканях, а это обуславливает скрытые отеки. Поэтому мобилизуйте свою волю, чтобы ограничить жидкость, соль.
Мучные продукты, сладости тоже не для вас. Включите в свой рацион отварное мясо и отварную рыбу. Старайтесь больше есть овощных салатов с растительным маслом, разнообразные каши, особенно овсяную, гречневую, творог, кисломолочные продукты. Очень полезен отвар сухофруктов, клюквенный морс - прежде всего тем, у кого беременность протекает на фоне пиелонефрита.
Включите в рацион сироп и настой шиповника, ягоды черноплодной рябины. Полезны витамины - аскорутин, гендевит, фолиевая кислота.

Соблюдайте режим дня, спите не менее 8-9 часов в сутки.
А последние два месяца найдите время, чтобы полежать днем хотя бы час. Обязательно час-два проводите на свежем воздухе, избегайте физических нагрузок, волнений. Вы должны быть спокойны и уверены в том, что беременность закончится благополучно, а уверенность эту поддерживает соблюдение всех правил, всех рекомендаций врача.
Каждой беременной с 20-й недели беременности рекомендуется вести лист самоконтроля. Что надо в него записывать? Прежде всего увеличение массы тела. Во второй половине беременности при нормальном ее течении женщина прибавляет приблизительно 50 граммов в день и 300-350 граммов в неделю. Если больше, это может быть связано с начинающимся поздним токсикозом (скрытыми отеками). В таком случае не медлите и сразу обратитесь к врачу. Чаще всего нормализацией питания и соответствующей лекарственной терапией дальнейшее развитие позднего токсикоза удается предотвратить.
Прислушивайтесь к движениям плода, ведь он дает о себе знать своим поведением - шевелится то активнее, то слабее. И его состояние целиком зависит не только от состояния здоровья, но даже и от настроения матери. Он спит и бодрствует одновременно с ней. Контролировать самочувствие плода можно по количеству его шевелений. Делайте это два раза в неделю, начиная с 24-25-й недели беременности, лежа в постели, положив руку на живот, в течение 30 минут утром и вечером. Число шевелений запишите и покажите врачу при очередном посещении женской консультации. Если резко изменилось количество шевелений, к врачу лучше поторопиться.
М. А. КОЗАЧЕНКО,
кандидат медицинских наук